Ung thư là một loại bệnh đặc trưng bởi sự phát triển tế bào ngoài tầm kiểm soát, và ung thư tuyến tụy xảy ra khi sự tăng trưởng tế bào không kiểm soát này bắt đầu trong tuyến tụy .
Thay vì phát triển thành mô tuyến tụy khỏe mạnh, bình thường, các tế bào bất thường này tiếp tục phân chia và hình thành cục u hoặc khối lượng mô gọi là khối u. Các khối u sau đó can thiệp vào các chức năng chính của tuyến tụy. Nếu một khối u ở một chỗ và chứng tỏ sự tăng trưởng hạn chế, nó thường được coi là lành tính .
Các khối u nguy hiểm, ác tính hơn hình thành khi các tế bào ung thư di chuyển đến các bộ phận khác của cơ thể thông qua hệ thống máu hoặc bạch huyết. Khi một khối u lan truyền thành công đến các bộ phận khác của cơ thể và phát triển, xâm nhập và phá hủy các mô khỏe mạnh khác, nó được cho là đã di căn . Quá trình này được gọi là di căn , và kết quả là một tình trạng nghiêm trọng hơn rất khó điều trị.
Tại Hoa Kỳ mỗi năm, hơn 30.000 người được chẩn đoán mắc bệnh ung thư tuyến tụy. Châu Âu có hơn 60.000 chẩn đoán mỗi năm. Bởi vì ung thư tuyến tụy thường được chẩn đoán muộn vào sự phát triển của nó, tỷ lệ sống sót sau năm năm sau khi chẩn đoán là ít hơn 5%.
Tuyến tụy là gì?
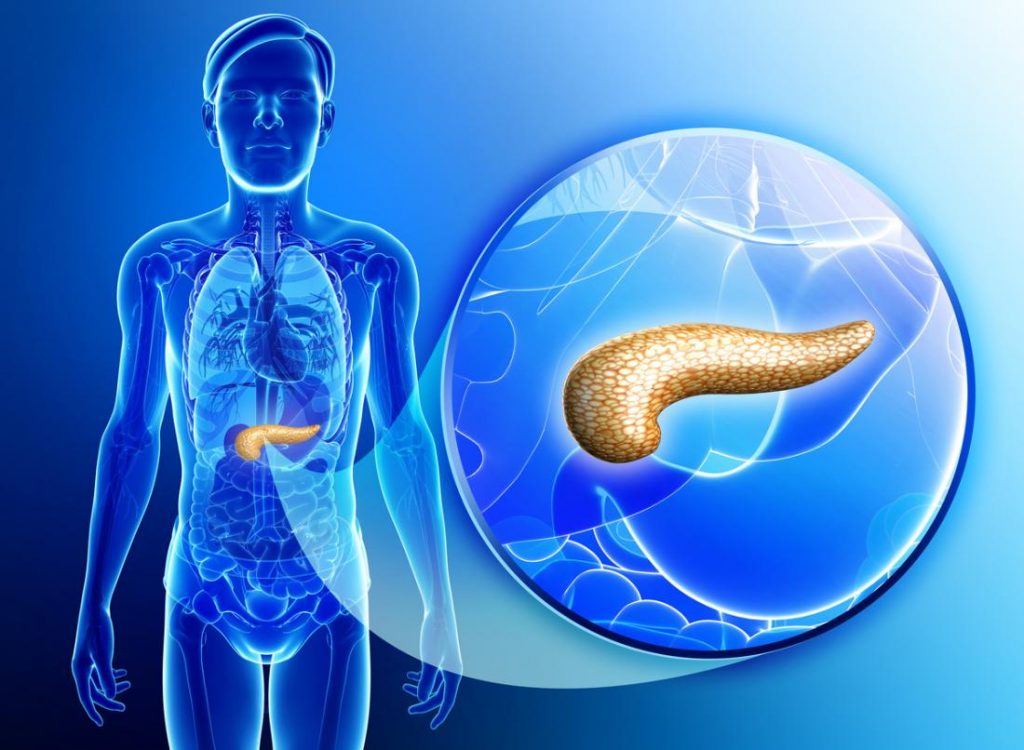 Vị trí của tuyến tụy – sơ đồ
Vị trí của tuyến tụy – sơ đồ
Tuyến tụy là một cơ quan dài 6 inch nằm phía sau dạ dày ở phía sau bụng. Nó xốp và có hình dạng giống như một con cá, mở rộng theo chiều ngang ngang qua bụng. Đầu tuyến tụy nằm ở phía bên phải của bụng nơi dạ dày được gắn vào phần đầu của ruột non (tá tràng). Đuôi của tuyến tụy – phần hẹp nhất của nó – kéo dài sang bên trái của bụng bên cạnh lá lách.
Tuyến tụy có các tuyến ngoại tiết và nội tiết tạo ra dịch tụy, kích thích tố và insulin. Nước dịch tụy, hoặc các enzym, được tạo ra bởi các tuyến ngoại tiết được giải phóng vào ruột bằng một loạt ống dẫn nhằm giúp tiêu hóa chất béo, protein và carbohydrate. Hơn 95% tuyến tụy được tạo thành từ các tuyến và ống dẫn ngoại tiết. Các tế bào nội tiết được bố trí trong các cụm nhỏ gọi là đảo Langerhans, giải phóng insulin và glucagon vào máu. Hai hormone này quản lý lượng đường trong máu. Khi chúng không hoạt động bình thường, kết quả thường là bệnh tiểu đường.
Thông tin thêm về tuyến tụy có sẵn trong bài viết : Tuyến tụy là gì? Tuyến tụy làm gì? Các bệnh có thể sảy ra
Phân loại ung thư tuyến tụy
Ung thư tuyến tụy được phân loại tùy thuộc vào việc nó ảnh hưởng đến các chức năng ngoại tiết hoặc nội tiết của tuyến tụy . Có một sự khác biệt quan trọng giữa hai loại ung thư tuyến tụy vì chúng có các yếu tố nguy cơ khác nhau, nguyên nhân, triệu chứng, xét nghiệm chẩn đoán, điều trị và tiên lượng.
 Chụp CT tuyến tụy.
Chụp CT tuyến tụy.
Các khối u ảnh hưởng đến các chức năng ngoại tiết là loại ung thư tuyến tụy phổ biến nhất. Đôi khi những khối u hoặc u nang lành tính, được gọi là u nang bàng quang. Tuy nhiên, nó có nhiều khả năng tìm thấy các khối u ác tính được gọi là ung thư tuyến, chiếm 95% ung thư tuyến tụy ngoại tiết. Adenocarcinomas thường bắt đầu trong các tế bào tuyến trong các ống dẫn của tuyến tụy, nhưng chúng cũng có thể phát sinh từ các tế bào enzyme tuyến tụy (ung thư biểu mô tế bào acinar).
Các loại ung thư tuyến tụy khác có liên quan đến các chức năng ngoại tiết bao gồm ung thư biểu mô adenosquamous, ung thư biểu mô tế bào vảy và ung thư biểu mô tế bào khổng lồ, được đặt tên cho sự xuất hiện của chúng bên dưới kính hiển vi. Ngoài ra còn có một căn bệnh gọi là ung thư ampullary (ung thư biểu mô của ampulla Vater) bắt đầu khi ống dẫn mật và ống tụy đáp ứng tá tràng của ruột non.
Các khối u có ảnh hưởng đến các chức năng nội tiết của tuyến tụy được gọi là các khối u tế bào thần kinh nội tiết hoặc các tế bào đảo nhỏ, nhưng chúng thường không phổ biến. Những khối u này được đặt tên theo loại tế bào sản xuất hormon ban đầu bị ảnh hưởng. Ví dụ: insulinomas (insulin), glucagonomas (glucagon), gastrinomas (gastrin), somatostatinomas (somatostatin) và VIPomas (peptide đường ruột hoạt động hoặc VIP). Các khối u tế bào đảo hoạt động vẫn tạo ra kích thích tố, trong khi các khối u không hoạt động thì không. Hầu hết các khối u là lành tính, nhưng khối u không hoạt động có nhiều khả năng là ác tính, ung thư biểu mô tế bào đảo nhỏ.
Nguyên nhân của ung thư tuyến tụy
Ung thư là kết quả cuối cùng của các tế bào phát triển không kiểm soát được và cụ thể là không chết. Các tế bào bình thường trong cơ thể phát triển theo một chu trình có trật tự của sự tăng trưởng, phân chia và chết đi. Chết của tế bào theo chu trình được gọi là apoptosis , và khi quá trình này bị phá vỡ, kết quả sẽ dẫn tới ung thư. Tế bào ung thư tuyến tụy không trải qua cái chết có chu trình, mà thay vào đó tiếp tục phát triển và phân chia. Mặc dù các nhà khoa học không biết chính xác nguyên nhân khiến các tế bào này hoạt động theo cách này, chúng ta đã xác định được một số yếu tố nguy cơ tiềm ẩn.
Gen – loại DNA
Các tế bào có thể bị tăng trưởng không kiểm soát được nếu có tổn thương hoặc đột biến trong DNA, và do đó, gây tổn hại cho các gen liên quan đến sự phân chia tế bào. Bốn loại chính của các gen chịu trách nhiệm cho quá trình phân chia tế bào: nhân gây ung thư với các tế bào khi chia, gen ức chế khối u với các tế bào khi không chia, gen tự chết kiểm soát apoptosis với các tế bào tự sát nếu chúng gặp khó khăn, và gen DNA-sửa chữa hướng dẫn các tế bào để sửa chữa DNA bị hư hỏng.
Ung thư xảy ra khi đột biến gen của tế bào làm cho tế bào không thể sửa chữa tổn thương DNA và không thể tự chết. Tương tự như vậy, ung thư là kết quả của đột biến ức chế các gen gây ung thư và các tế bào ức chế khối u, dẫn đến sự tăng trưởng tế bào không kiểm soát được. Nếu bạn có đột biến DNA của oncogenes hoặc các gen ức chế khối u dẫn đến ung thư tuyến tụy, có khả năng đột biến là kết quả của các yếu tố ảnh hưởng đến DNA sau khi bạn được sinh ra chứ không phải là kết quả của thừa kế từ cha mẹ.
Gen – loại di truyền trong gia đình
Ung thư có thể là kết quả của một khuynh hướng di truyền được thừa hưởng từ các thành viên trong gia đình. Nó có thể được sinh ra với một số đột biến di truyền hoặc một lỗi trong một gen mà làm cho một thống kê nhiều khả năng phát triển ung thư sau này trong cuộc sống. Khoảng 10% ung thư tuyến tụy mặc dù là do đột biến gen di truyền. Hội chứng di truyền có liên quan với ung thư tuyến tụy bao gồm di truyền vú và hội chứng ung thư buồng trứng, khối u ác tính, viêm tụy, và ung thư đại trực tràng không polyposis (hội chứng Lynch).
Chất gây ung thư
Chất gây ung thư là một loại chất có khả năng trực tiếp gây tổn hại DNA, thúc đẩy hoặc hỗ trợ ung thư. Một số thuốc trừ sâu, thuốc nhuộm và hóa chất được sử dụng trong luyện kim loại được cho là gây ung thư, làm tăng nguy cơ phát triển ung thư tuyến tụy. Khi cơ thể chúng ta tiếp xúc với chất gây ung thư, các gốc tự do được hình thành để cố gắng ăn cắp các electron từ các phân tử khác trong cơ thể. Các gốc tự do làm tổn thương các tế bào, ảnh hưởng đến khả năng hoạt động bình thường của chúng, và kết quả có thể là tăng trưởng ung thư.
Các yếu tố y tế khác
Khi chúng ta già đi, sự gia tăng số lượng các đột biến gây ung thư có thể xảy ra trong DNA của chúng ta. Điều này làm cho tuổi tác là một yếu tố nguy cơ quan trọng đối với ung thư tuyến tụy, đặc biệt là đối với những người trên 60 tuổi. Có một số bệnh khác có liên quan đến tăng nguy cơ ung thư tuyến tụy.
Các triệu chứng này bao gồm xơ gan hoặc sẹo gan, nhiễm vi khuẩn Helicobacter pylori (nhiễm trùng dạ dày với vi khuẩn gây loét H. pylori ), đái tháo đường, viêm tụy mãn tính (viêm tuyến tụy) và viêm nướu hoặc bệnh nha chu.
Đặc điểm, thói quen và chế độ ăn kiêng
Ung thư tuyến tụy có nhiều khả năng tồn tại ở nam hơn là ở phụ nữ, và trong số những người Mỹ gốc Phi so với người da trắng. Thuốc lá hút thuốc làm tăng nguy cơ mắc bệnh ung thư tuyến tụy bằng 2 hoặc 3. Thuốc lá không khói đã được ghi nhận là yếu tố nguy cơ.
Chế độ ăn uống và béo phì cũng liên quan đến ung thư tuyến tụy. Những người không tập thể dục nhiều và những người béo phì có nhiều khả năng phát triển ung thư tuyến tụy. Ngoài ra, những người ăn chế độ ăn ít rau và hoa quả và có hàm lượng chất béo và thịt đỏ có nhiều khả năng được chẩn đoán mắc bệnh hơn. Tiêu thụ rượu cũng được coi là một yếu tố nguy cơ ung thư tuyến tụy. Uống lâu dài, nặng dẫn đến viêm tụy mãn tính, là yếu tố nguy cơ được biết đến đối với ung thư tuyến tụy.
Các triệu chứng của ung thư tuyến tụy
Các triệu chứng ung thư khá đa dạng và phụ thuộc vào nơi ung thư được đặt, nơi nó đã lan rộng và khối u lớn đến mức nào. Ung thư tuyến tụy thường được gọi là bệnh “im lặng” vì hiếm khi có triệu chứng sớm và biểu hiện các triệu chứng không đặc hiệu sau này. Các khối u của ung thư tuyến tụy thường quá nhỏ để gây ra các triệu chứng. Tuy nhiên, khi ung thư phát triển, các triệu chứng bao gồm:

- Đau ở vùng bụng trên từ khối u đẩy vào dây thần kinh
- Một màu vàng của da và mắt và màu tối của nước tiểu , được tạo ra khi ung thư can thiệp vào ống mật và gan.
- Ăn không ngon miệng, buồn nôn
- Giảm cân và suy yếu đáng kể
- Phân bụng (phân xanh hoặc xám) và nhiễm mỡ (mỡ thừa trong phân)
Những triệu chứng của ung thư tuyến tụy có nhiều nguyên nhân khác, làm cho nó khó chẩn đoán bệnh trước khi nó ở giai đoạn nặng.
Ung thư tuyến tụy cũng có liên quan đến dấu hiệu của Trousseau – cục máu đông tự phát được hình thành trong các mạch máu, tĩnh mạch sâu của cánh tay và chân, hoặc các tĩnh mạch nông khác. Trầm cảm lâm sàng là một triệu chứng khác đôi khi được báo cáo trước khi ung thư được chẩn đoán.
Nếu ung thư lây lan, hoặc di căn, các triệu chứng khác có thể xuất hiện trong khu vực mới bị ảnh hưởng. Các triệu chứng của di căn cuối cùng phụ thuộc vào vị trí mà ung thư đã lan rộng.
Tế bào Islet hoặc ung thư thần kinh nội tiết của tuyến tụy có thể làm cho cơ quan sản xuất quá nhiều insulin hoặc kích thích tố. Điều này có thể dẫn đến cảm giác yếu hoặc chóng mặt, ớn lạnh, co thắt cơ, hoặc tiêu chảy.
Ung thư tuyến tụy được chẩn đoán như thế nào?
Để chẩn đoán ung thư tuyến tụy, các bác sĩ sẽ yêu cầu khám sức khỏe toàn diện cũng như lịch sử y tế cá nhân và gia đình. Cách thức mà ung thư thể hiện chính nó sẽ khác nhau tùy thuộc vào việc khối u nằm ở đầu hay đuôi của tuyến tụy. Các khối u đuôi hiện diện với đau và giảm cân trong khi các khối u đầu hiện diện với chứng hôi miệng, sụt cân và vàng da. Các bác sĩ cũng tìm kiếm sự khởi phát gần đây của đái tháo đường không điển hình, dấu hiệu của Trousseau, và viêm tụy gần đây.
Nói chung, khi chẩn đoán ung thư tuyến tụy, bác sĩ đặc biệt chú ý đến các triệu chứng thường gặp như đau bụng hoặc đau lưng, giảm cân, chán ăn, mệt mỏi, khó chịu, tiêu hóa, mở rộng túi mật, cục máu đông (huyết khối tĩnh mạch sâu) thuyên tắc phổi), bất thường mô mỡ, tiểu đường, sưng hạch bạch huyết, tiêu chảy, steatorrhea, và vàng da.
Nó cũng phổ biến cho các bác sĩ để kiểm tra máu, nước tiểu và phân. Xét nghiệm máu có thể phát hiện một hóa chất được gọi là kháng nguyên carcinoembryonic (CEA) cũng như CA 19-9 – một chất hóa học được đưa vào máu bởi các tế bào ung thư tuyến tụy. Xét nghiệm chức năng gan kiểm tra tắc nghẽn ống dẫn mật.
Một số kỹ thuật hình ảnh được sử dụng để xem ung thư có tồn tại hay không và để tìm hiểu xem nó đã lây lan bao xa. Các xét nghiệm hình ảnh phổ biến bao gồm:
Siêu âm trên bệnh nhân giúp hình dung một khối u
- Siêu âm – để hình dung khối u
- Siêu âm nội soi (EUS) – ống mỏng có camera và ánh sáng ở một đầu
- Chụp cắt lớp vi tính trên máy vi tính (CT scan) – để hình dung khối u
- Nội soi mật ngược dòng ngược (ERCP) – để chụp x-quang ống mật thông thường
- Chụp mạch máu – mạch máu x quang
- Barium nuốt để x-ray đường tiêu hóa trên
- Chụp cộng hưởng từ (MRI) – để hình dung khối u
- Chụp cắt lớp phát xạ positron (PET) – hữu ích để phát hiện nếu bệnh đã lan rộng
Cách tuyệt đối duy nhất để chẩn đoán ung thư là loại bỏ một mẫu nhỏ khối u và xem xét nó dưới kính hiển vi trong một thủ tục gọi là sinh thiết. Một sinh thiết kim nhỏ (FNA) là phương pháp được sử dụng phổ biến nhất. Một cây kim mỏng được đưa vào tuyến tụy qua da, và chuyên gia bệnh học sử dụng hình ảnh quét siêu âm hoặc CT scan như một hướng dẫn. Một loại khác là sinh thiết bàn chải được thực hiện trong ERCP để thu thập các tế bào. Một phẫu thuật cắt lách đôi khi được yêu cầu để xác định giai đoạn, hoặc mức độ của bệnh vì nó cung cấp sự tiếp cận với một phần lớn của khoang bụng.
Các giai đoạn của ung thư tuyến tụy
Sau khi chẩn đoán được thực hiện, các bác sĩ tìm hiểu xem ung thư đã lan rộng bao xa để xác định giai đoạn ung thư. Giai đoạn xác định lựa chọn nào sẽ có sẵn để điều trị và thông báo tiên lượng. Phương pháp dàn ung thư tuyến tụy tiêu chuẩn được gọi là hệ thống TNM (Tumor – Node – Metastasis). T cho biết kích thước và mức độ trực tiếp của khối u chính, N cho biết mức độ ung thư đã lan tới các hạch bạch huyết lân cận, và M cho biết liệu ung thư đã di căn đến các cơ quan khác trong cơ thể hay chưa. Một khối u nhỏ đã không lan đến các hạch bạch huyết hoặc các cơ quan ở xa có thể được tổ chức như (T1, N0, M0), ví dụ.
Phân nhóm, từ 0 đến 4, đối với ung thư tuyến tụy sau từ nhóm TNM. Giai đoạn 0 được viết là (Tis, N0, M0) trong đó Tis là viết tắt của ung thư biểu mô tại chỗ. Đây là khi khối u được giới hạn ở các lớp tế bào ống tụy hàng đầu và không xâm lấn các mô sâu hơn và cũng không lan ra ngoài tuyến tụy. Giai đoạn 4 được viết là (Bất kỳ T, Bất kỳ N, M1) và mô tả ung thư đã lan đến các địa điểm xa xôi khắp cơ thể.
Các bác sĩ cũng sử dụng một hệ thống dàn dựng đơn giản hơn, phân loại các khối u dựa trên khả năng chúng có thể được loại bỏ bằng phẫu thuật. Ung thư có thể thay đổi được phân lập thành tuyến tụy và có thể được loại bỏ hoàn toàn. Các khối u tiên tiến (không thể cắt bỏ) cục bộ đã không lan đến các cơ quan ở xa nhưng không thể loại bỏ hoàn toàn bằng phẫu thuật. Các khối u di căn đã lan đến các cơ quan ở xa, và phẫu thuật sẽ chỉ được sử dụng để giảm đau hoặc mở khóa ống dẫn.
Xem thêm : Tỉ lệ sống 5 năm của Ung thư tuyến tụy qua các giai đoạn
Điều trị ung thư tuyến tụy
Điều trị ung thư phụ thuộc vào loại ung thư, giai đoạn ung thư (bao nhiêu nó đã lan truyền), tuổi tác, tình trạng sức khỏe và các đặc điểm cá nhân bổ sung. Không có điều trị duy nhất cho bệnh ung thư, và ung thư tuyến tụy thường chỉ chữa được khi được tìm thấy trong giai đoạn sớm nhất của nó. Phẫu thuật, xạ trị và hóa trị là những loại điều trị phổ biến nhất. Điều trị tìm cách loại bỏ ung thư và / hoặc giảm các triệu chứng đau đớn mà ung thư gây ra.
Phẫu thuật
Phẫu thuật có thể được sử dụng để loại bỏ toàn bộ hoặc một phần tuyến tụy. Nếu ung thư không di căn, có thể chữa khỏi hoàn toàn bệnh nhân bằng cách phẫu thuật loại bỏ ung thư khỏi cơ thể.
Tuy nhiên, sau khi bệnh đã lan rộng, gần như không thể loại bỏ tất cả các tế bào ung thư.
Có ba thủ thuật phẫu thuật chính được sử dụng khi có vẻ như có thể loại bỏ tất cả các bệnh ung thư:
- 1- Thủ tục Whipple (phổ biến nhất trong ung thư đầu của tuyến tụy): đầu tụy, và đôi khi toàn bộ cơ quan, được loại bỏ cùng với một phần dạ dày, tá tràng, hạch bạch huyết và các mô khác. Quy trình này phức tạp và nguy hiểm với các biến chứng như rò rỉ, nhiễm trùng, chảy máu và các vấn đề về dạ dày.
- 2- Phẫu thuật cắt tụy từ xa: đuôi tụy được lấy ra, và đôi khi là một phần của cơ thể, cùng với lá lách. Thủ tục này thường được sử dụng để điều trị tế bào islet hoặc các khối u thần kinh nội tiết.
- 3- Cắt toàn bộ tụy: Toàn bộ tuyến tụy và lá lách được lấy ra. Mặc dù bạn có thể sống mà không có tuyến tụy, bệnh tiểu đường thường là kết quả bởi vì cơ thể bạn không còn sản sinh ra tế bào insulin nữa.
Phẫu thuật giảm nhẹ cũng là một lựa chọn khi ung thư tuyến tụy không thể được loại bỏ. Thông thường, một bác sĩ phẫu thuật sẽ tạo ra một đường vòng quanh ống mật thông thường hoặc tá tràng nếu bị tắc do đó mật có thể chảy từ gan và đau hoặc các vấn đề về tiêu hóa có thể được giữ ở mức tối thiểu. Sự tắc nghẽn ống dẫn mật cũng có thể được giảm bớt bằng cách chèn một ống đỡ nhỏ vào ống để giữ cho nó mở ra, một thủ tục ít xâm lấn hơn bằng cách sử dụng nội soi.
Hóa trị
Hóa trị sử dụng hóa chất can thiệp vào quá trình phân chia tế bào – làm hư hại protein hoặc DNA – để các tế bào ung thư chết đi. Những phương pháp điều trị này nhắm vào bất kỳ tế bào phân chia nhanh nào (không nhất thiết chỉ là tế bào ung thư), nhưng các tế bào bình thường thường có thể phục hồi từ bất kỳ tổn thương hóa học nào trong khi các tế bào ung thư không thể. Hóa trị thường được sử dụng để điều trị ung thư đã lan rộng hoặc di căn vì các loại thuốc đi khắp cơ thể. Điều trị xảy ra trong chu kỳ để cơ thể có thời gian để chữa lành giữa các đợt hóa trị. Tuy nhiên, vẫn có những tác dụng phụ thường gặp như rụng tóc, buồn nôn, mệt mỏi . Liệu pháp kết hợp thường bao gồm nhiều loại hóa trị liệu hoặc hóa trị liệu kết hợp với các lựa chọn điều trị khác.
Gemcitabine (Gemzar) là loại thuốc hóa trị được sử dụng thường xuyên nhất để điều trị ung thư tuyến tụy, và nó thường được tiêm tĩnh mạch hàng tuần. Một loại thuốc thường được sử dụng là 5-fluorouracil (5-FU). Hóa trị không phải lúc nào cũng được thực hiện với mục đích chữa bệnh ung thư. Một số bệnh nhân được điều trị sau phẫu thuật (liệu pháp tá dược) để tiêu diệt bất kỳ tế bào ung thư nào bị bỏ sót, và những người khác nhận nó như hóa trị liệu giảm nhẹ để cải thiện chất lượng cuộc sống nếu ung thư không thể chữa được.
Các loại thuốc mới hơn nhắm vào các phần cụ thể của tế bào ung thư hiện đang được nghiên cứu. Những loại thuốc này hoạt động khác với các loại thuốc hóa trị liệu tiêu chuẩn và chúng thường có ít tác dụng phụ hơn. Một loại thuốc như vậy, erlotinib (Tarceva), đã giúp một số bệnh nhân bị ung thư tuyến tụy tiến triển và được uống bằng thuốc viên. Thuốc này đã được sử dụng kết hợp với gemcitabin để cho thấy những lợi ích khiêm tốn.
Xạ trị
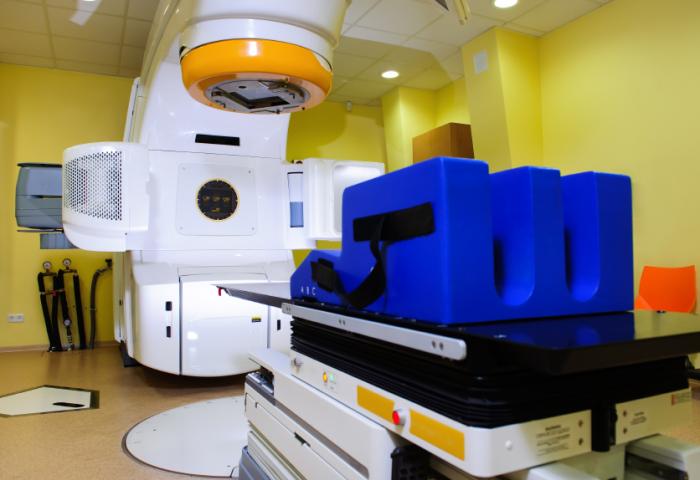
Xạ trị, còn được gọi là chữa trị bằng tia bức xạ, phá hủy ung thư bằng cách tập trung các tia năng lượng cao vào các tế bào ung thư. Điều này gây ra thiệt hại cho các phân tử tạo nên các tế bào ung thư và khiến chúng tự chết. Xạ trị sử dụng tia gamma năng lượng cao được phát ra từ các kim loại như radium hoặc tia X năng lượng cao được tạo ra trong một cỗ máy đặc biệt. Xạ trị có thể được sử dụng như một phương pháp điều trị độc lập để thu nhỏ khối u hoặc tiêu diệt các tế bào ung thư, và nó cũng được sử dụng kết hợp với các phương pháp điều trị ung thư khác.
Điều trị bức xạ cho bệnh ung thư tuyến tụy thường được cho 5 ngày một tuần trong 5 đến 6 tuần. Bệnh nhân có thể được điều trị bức xạ ngoài phẫu thuật, hóa trị hoặc các phương pháp điều trị khác. Ngoài ra, liệu pháp xạ trị có thể giảm nhẹ, phục vụ để giảm đau hoặc các vấn đề về tiêu hóa khi ống mật hay tá tràng bị tắc nghẽn.
Tác dụng phụ của xạ trị có thể bao gồm những thay đổi da nhẹ giống như bị cháy nắng , buồn nôn, tiêu chảy và mệt mỏi. Bệnh nhân cũng có xu hướng mất cảm giác ngon miệng và gặp khó khăn trong việc duy trì cân nặng, nhưng hầu hết các tác dụng phụ đều giảm xuống sau vài tuần sau khi hoàn thành điều trị.
Sử dụng vi khuẩn phóng xạ để ngăn chặn sự lây lan của ung thư tuyến tụy – các nhà khoa học từ Đại học Y khoa Albert Einstein thuộc Đại học Yeshiva đã sử dụng vi khuẩn để mang đồng vị phóng xạ thường được sử dụng trong điều trị ung thư trực tiếp vào tế bào ung thư tuyến tụy . Họ tìm thấy trong các thí nghiệm trên động vật rằng tỷ lệ mắc các khối u thứ cấp giảm đáng kể – tức là ung thư ít có khả năng lan rộng hơn (di căn).
Claudia Gravekamp và nhóm giải thích trong Kỷ yếu của Viện Hàn lâm Khoa học Quốc gia rằng họ phấn khích vô cùng khi họ đạt được 90% giảm di căn trong các thí nghiệm ban đầu.
Gravekamp nói trong một tuyên bố “Tại thời điểm này, chúng tôi có thể nói rằng chúng tôi có một liệu pháp rất hiệu quả trong việc giảm di căn ở chuột.”
Điều này đã đạt được ở những con chuột bị ung thư tụy rất tích cực, và không có hại cho mô khỏe mạnh. Gravekamp nói thêm “Với những cải tiến hơn nữa, phương pháp tiếp cận của chúng tôi có khả năng bắt đầu một kỷ nguyên mới trong điều trị ung thư tuyến tụy di căn.”
Phòng chống ung thư tuyến tụy
Không có các hướng dẫn hoặc đề xuất được thiết lập để ngăn ngừa ung thư tuyến tụy, theo Hiệp hội Ung thư Hoa Kỳ. Tuy nhiên, nó được khuyến khích để bỏ thuốc lá vì sử dụng thuốc lá được cho là một yếu tố chính trong 20-30% ung thư tuyến tụy. Nói chung, các bác sĩ đề nghị các biện pháp phòng ngừa tiêu chuẩn như giữ cân nặng, tập thể dục và tăng tiêu thụ trái cây, rau và ngũ cốc nguyên hạt trong khi giảm lượng thịt đỏ. Tuy nhiên, không có bằng chứng cho thấy rằng theo các hướng dẫn về chế độ ăn uống này sẽ ngăn ngừa hoặc giảm ung thư tuyến tụy.
Một số nghiên cứu cho thấy rằng một số vitamin có thể làm giảm nguy cơ ung thư tuyến tụy. Vitamin D có liên quan đến việc giảm nguy cơ mắc một số loại ung thư, bao gồm ung thư tuyến tụy. Các vitamin nhóm B như B12, B6, và folate được tiêu thụ trong thực phẩm (không ở dạng thuốc viên hoặc viên nén) cũng đã được đề xuất để giảm nguy cơ ung thư tuyến tụy.
Xem thêm : Bạn có thể Sống mà không có Tuyến tụy không ? Theo Khoa Học